Gingivitis y periodontitis
Las enfermedades más comunes de la encía (enfermedades periodontales)
son la:
·
Gingivitis
La gingivitis
Es
la inflamación de los tejidos de la encía que rodean al diente a causa de
la placa
bacteriana.( Es un depósito sobre los dientes formado por
bacterias pegadas unas a otras. No puede ser eliminada con un chorro de agua ni
enjuagándose. Para ello tendremos que hacerlo con ayuda del cepillo dental o el hilo dental (limpieza por acción mecánica).
Hay
una directa correlación entre la cantidad de placa bacteriana y la severidad de
lagingivitis. El acúmulo de placa
bacteriana causa gingivitis.
La
placa que se adhiere a la superficie del diente se puede calcificar formando elsarro.
·
Sangrado de las encías al cepillarse la
boca o comer algún alimento. En estados avanzados este sangrado puede
producirse de forma espontánea.
·
Dolor encías: Generalmente es un
proceso indoloro. El dolor de encías se suele manifestar en procesos agudos.
Pueden pasar muchos años antes de que uno sienta molestias.
·
Enrojecimiento de la encía
Diagnóstico
Se basa en la historia clínica y la exploración de la encía del
paciente. A continuación se enumeran algunos signos y síntomas de la
gingivitis:
·
En el sondaje:
o
Medición de profundidad bolsas
·
Exploración visual de la encía
o
Encías inflamadas
o
Encías enrojecidas (rojo intenso)
Tratamiento
El objetivo del tratamiento es crear un entorno oral sano y que el paciente
sea capaz de mantenerlo en esas condiciones.
Se pueden diferenciar dos fases en el tratamiento de la gingivitis:
·
Control de la gingivitis y creación de unas condiciones higiénicas
o
Eliminación elementos retentivos de placa bacteriana(ejemplo: empaste
desbordant
o
Eliminación de elementos irritantes
·
Fase de mantenimiento: Control higiene oral y visitas periódicas
profesionales para prevenir recidivas de la enfermedad periodontal
·
Enfermedad periodontal reversible
·
Si no controlamos la gingivitis con el paso del tiempo la enfermedad
periodontal puede evolucionar a periodontitis.
·
Periodontitis:
Es
la infección progresiva y pérdida de hueso alrededor del diente. Se desarrolla a
partir de una gingivitis.
·
Pérdida ósea
·
Fístulas o pus alrededor del diente
·
Mal aliento
·
Modificaciones en la forma de morder (alteraciones en la oclusión)
Se basa en la historia clínica, el estudio radiográfico y la exploración de
la encía y los dientes del paciente. A continuación se enumeran algunos signos
y síntomas en el diagnóstico de la periodontitis:
·
En el Sondaje periodontal:
o
Medición de profundidad bolsas
·
Exploración visual de la encía
o
Encías enrojecidas (rojo intenso)
·
Vitalidad de los dientes
·
Estudio radiográfico
Tratamiento
El objetivo del tratamiento es crear un entorno oral sano y que el paciente
sea capaz de mantenerlo en esas condiciones.
Se pueden diferenciar dos fases en el tratamiento de la periodontitis:
·
Fase inicial: Control de la periodontitis y creación de unas condiciones
higiénicas
o
Procedimientos no quirúrgicos.
§
Raspaje y alisado radicular
§
Tratamiento antibiótico
§
Procedimientos quirúrgicos
§
Cirugía periodontal
o
Eliminación elementos retentivos de placa bacteriana(ejemplo: empaste
desbordante)
- La enfermedad periodontal no reversible
·
La periodontitis se puede considerar como un estado no reversible, al no
poderse alcanzar el estado inicial debido a la pérdida de hueso , encía y del ligamento periodontal.
·
Si bien las técnicas de regeneración para recuperar la encía y el hueso han
avanzado de forma considerable, recuperar los tejidos perdidos en su totalidad
es una tarea difícil y complicada.
·
Por ello el diagnóstico precoz de esta enfermedad es de gran importancia.
Este nos permitirá instaurar el tratamiento adecuado para cada caso con el fin
de frenar la pérdida de hueso.
·
·
La periodontitis junto a la caries son unas de las enfermedades
más extendidas y las responsables de la mayoría de las pérdidas de dientes.
La principal diferencia es que la periodontitis afecta al hueso de soporte del diente y la gingivitis no.
Si esto no se controla, con el paso del tiempo el diente adquiere
cierta movilidad y puede acabar
perdiéndose.
Hoy en día ambas pueden tratarse con muy buenos resultados en el mayor
número de casos.
El avance y no control de estas enfermedades de la encía conlleva la
pérdida del diente por movilidad, infección y dolor.
Lo más importante para prevenir y tratar la enfermedad periodontal es:
1.
Realizar un diagnóstico precoz de estas enfermedades de la encía
2.
Establecer un plan de tratamiento periodontal
4.
Establecer un programa de revisiones periódicas
Cáncer oral
¿Qué es
el cáncer?
El cáncer es
el conjunto de enfermedades donde el organismo produce un exceso de células
malignas (denominadas cancerígenas), crecen y se dividen más allá de lo normal,
invaden el tejido sano y puede llegar a producir metástasis.
La metástasis es la
propagación de las células cancerígenas fundamentalmente por vía linfática o
sanguínea por todos los órganos, también se pueden originar tumores (se
diferencian en benignos y malignos).
¿Qué es
el cáncer bucal?
El cáncer
de bucal es un crecimiento maligno localizado en la boca. Puede aparecer
como una lesión primaria en la mucosa oral, o por metástasis a causa de un
sitio de origen distante, o bien por extensión de “lugares” vecinos, tales como
la cavidad nasal o el seno maxilar.
El cáncer de boca por lo general está
localizado en el tejido de los labios o de la lengua, aunque puede aparecer en
el piso de la boca, el revestimiento de las mejillas, las encías o el paladar o
techo de la boca.
Muchas personas reconocen o ven su lesión en la boca de unos 15 mm de diámetro (fácilmente curables), pero
se niegan a ver la realidad, y se diagnostican cuando ya están prolongados y
han llegado a los ganglios linfáticos de la mandíbula y del cuello.
Una
vez que se encuentre el cáncer del labio y la cavidad oral, se harán otras pruebas para determinar si las células
cancerosas se han diseminado a otras partes del cuerpo. Este proceso se conoce como clasificación por
etapas. El médico necesita conocer la etapa de la enfermedad para planificar el
tratamiento adecuado. Para el cáncer del labio y la cavidad oral se emplean las
siguientes etapas:
El
cáncer no mide más de 2 centímetros (cerca de 1 pulgada) y no se ha diseminado
a los ganglios linfáticos del área
·
Etapa II
El
cáncer mide más de 2 centímetros, pero menos de 4 (menos de 2 pulgadas) y no se
ha diseminado a los ganglios linfáticos del área.
Se
da una de estas situaciones:
El
cáncer mide más de 4 centímetros.
-El
cáncer tiene cualquier tamaño pero se ha diseminado solamente a un
ganglio linfático situado en el mismo lado del cuello que el cáncer.
-El ganglio linfático que tiene cáncer no mide más de 3 centímetros (poco más
de
una pulgada).
Se
podría dar cualquiera de las siguientes situaciones:
-El
cáncer se ha diseminado a los tejidos situados alrededor del labio y de
la cavidad oral.
-Los ganglios linfáticos del área pueden o no tener cáncer.
-El
cáncer tiene cualquier tamaño y se ha diseminado a más de un ganglio
linfático en el mismo lado del cuello donde está el cáncer, a ganglios
linfáticos de uno o ambos lados del cuello, o a cualquier ganglio linfático
que mida más de 6 centímetros (más de 2 pulgadas).
Factores de riesgo con respecto
al cáncer bucal
¬ Tabaco: está asociado a cerca del 75% de los cánceres de la boca. El tabaco
contiene más de 19 carcinógenos conocidos, y la combustión de éstos y sus
productos secundarios, es el principal modo de acción. Causa una irritación crónica
de las membranas mucosas de la cavidad bucal, tanto el humo, como el calor emanado
de un cigarrillo, el tabaco de mascar y las pipas.
¬ Alcohol: es un irritante químico y térmico. Produce un fuerte efecto
sinérgico sobre el cáncer de boca cuando el individuo es un gran fumador y
alcohólico, es decir, si el paciente tiene indicios de cáncer en la zona oral o
heridas al tomar alcohol produce un aumento de probabilidades de padecer del cáncer
bucal, y si lo tuviera ya desarrollado estos factores influirían de manera
negativa agravándolo más.
¬ Prótesis mal adaptadas: las prótesis mal adaptadas provocan irritación,
lesiones en la mucosa y en el tejido.
Debido a esto se producen enrojecimiento en las encías, inflamación e
infecciones que pueden llegar a producir lesiones en las que se forman células cancerígenas que
puede desembocar en el cáncer bucal.
¬ Mordeduras: las continuas mordeduras de la mucosa puede producir inflamaciones,
heridas que son muy probables que se infecten porque al ser una zona húmeda es
más complicada su cicatrización, se
pueden infectar, y provocar graves enfermedades entre ellas el cáncer.
¬ Mala higiene: la mala higiene produce por
una inflamación crónica que puede convertirse en lesiones benignas o malignas.
se producen por un daño en las células o en su ADN.
¬ Irritaciones repetidas que pueden causar los bordes de una pieza
dentaria rota y las obturaciones.
¬ Infección por el virus del papiloma humano (VPH): que produce cáncer en el paladar blando, en la
base de la lengua y las amígdalas. Básicamente por transmisiones sexuales
(felaciones).
Es un grupo de 150 virus relacionados que pueden causar verrugas, papilomas,
tumores. Estás anomalías de las células las cuales se llaman lesiones y se
pueden convertir en cáncer al no ser tratados a tiempo.
¬ Tumores: que se pueden originar en cualquier tejido de
la boca y alrededor de la misma incluyendo huesos, músculos y nervios
¬ Tomar medicamentos: que debiliten el sistema inmunitario (inmunodepresores)
¬ Enjuagues bucales: un uso prolongado de un enjuague bucal poco
adecuado, te puede producir un cáncer debido a su excesivo contenido de alcohol
y este quema las papilas gustativas e inclusiva las irrita produciendo heridas.
¬ Exposición: de los labios a los rayos ultravioletas
Efectos colaterales:
—
El cáncer
bucal puede ser originado de dos formas:
·
A través de otro cáncer: hacemos referencia a una persona enferma de cáncer
pero que está situado en otra parte de su organismo por ejemplo en los pulmones,
el hígado, el pecho, etc. Cuando esta enfermedad llega a un estado grave como puede ser la metástasis
este puede manifestarse en la zona oral la cual nos alerta de que la persona
enferma le queda poco tiempo de vida.
·
Provocado directamente en la boca, es decir, que no es preciso que se origine a
través de otro cáncer, sino que por diversos factores (como los que hemos
mencionados anteriormente) se puede producir en la cavidad oral.
El cáncer bucal puede ayudar a propagarse a
otros organismos:
1.- Mediante la deglución: la persona que
padece de esta enfermedad al realizar la función de alimentación facilita a las
células cancerígenas a propagarse mas rápido por el organismo. Por ejemplo:
tenemos cáncer en la lengua y mediante los alimentos que deglutimos este se
propaga mas rápido llegando al cuello , a los pulmones , el corazón,...
2.- Mediante los vasos sanguíneos: si la
persona enferma tiene el cáncer en la encía y le llega al hueso este puede
propagarse a las partes del cerebro mediante los orificios de la mandíbula (buscar
en casa como se llaman) que contactan con los nervios y los vasos sanguíneos.
Manifestaciones
Ø Sintomas:
Los síntomas más comunes son las ulceraciones de la boca, lengua y garganta,
que no son de cura fácil, empezamos a sentir perdida de la sensibilidad en la
boca o la lengua; manchas de diferentes colores (normalmente blancas) y de
formas extravagantes en la cavidad oral, sobre todo en la mucosa; también
podemos observar una dificultad al tragar o la sensación de que hay algo
bloqueando la garganta; bultos en las mejillas o cuello; hinchazón o dificultades
para mover la mandíbula; cambio de la voz, perdida involuntaria de peso y dolores en la oreja o en la mandíbula.
Ø
Signos:
§
Placas blancas ó rojas de textura
aterciopelada.
§
Úlceras o llagas bucales que no llegan a
curar.
§
Llagas o placas parecidas a verrugas en los
labios.
§
Bulto sobre los labios, lengua o cuello.
§
Descrecimiento no doloroso en el labio,
formando una costra seca, que sangra cuando se quita.
§
Manchas blancas con puntos rojos
§
Manchas oscuras
§
Manchas de colores extraños, los cuales se
pueden definir como anormales para verlos en boca, como el verde.
Pronóstico:
El pronóstico de
un cáncer se refiere a la probabilidad de recuperación depende de los
siguientes aspectos:
·
Para los pacientes que fuman, la probabilidad
de recuperación mejora si dejan de fumar antes de comenzar la radioterapia.
Las opciones de tratamiento dependen de los
siguientes aspectos:
-
Tamaño del tumor y ubicación en el labio o la
cavidad oral.
Si la apariencia del paciente y su capacidad
para hablar y comer permanecen sin alteraciones.
Edad y estado general de salud del paciente.
·
Los pacientes que
han tenido cáncer del labio y la cavidad oral tienen un aumento del riesgo de
contraer un segundo cáncer de la
cabeza o el cuello. Es importante el seguimiento frecuente y cuidadoso. En los ensayos clínicos se estudia el uso de medicamentos retinoideos para reducir el riesgo de un segundo cáncer de cabeza y cuello.
Aproximadamente
la mitad de las personas con cáncer oral vivirán más de cinco años después de
recibir el diagnóstico y tratamiento. Si el cáncer se detecta a tiempo, antes
de que se haya diseminado a otros tejidos, la tasa de curación es casi del 90%.
Sin embargo, más de la mitad de los cánceres orales ya se han propagado cuando
se detectan.
Método de diagnostico:
— Método de Diagnostico:
Los médicos utilizan muchas pruebas para diagnosticar el
cáncer y determinar si este se ha metastatizado. Realizar
un test (radiografía por rayos X, ecografía, escáner, imaginería por resonancia
magnética IRM y escintígrafo de los huesos) permitiendo efectuar un examen
profundo de órganos, de tejidos y huesos. Algunas pruebas también
pueden establecer cuál es el tratamiento más eficaz. En la mayoría de los tipos
de cáncer, una biopsia es el único método que permite formular un diagnóstico
definitivo de la enfermedad. Si no se puede realizar una biopsia, el médico
puede sugerir que se lleven a cabo otras pruebas que ayuden a establecer un
diagnóstico. Las pruebas por imágenes se pueden usar para averiguar si el
cáncer ha hecho metástasis.
Para diagnosticar y
estadificar el cáncer del labio y la cavidad oral, se utilizan pruebas que
examinan la boca y la garganta que son:
¯ Examen físico de los labios y la cavidad oral:
¯ Endoscopias
¯ Radiografías
¯ Biopsia
¯ IRM (imágenes por resonancia
magnética)
¯ Exploración por TAC
¯ Citología
¯ Ingesta de bario
¯ Exploración con TEP
Tratamiento:
No
todos los canceres orales tienen los mismos síntomas aunque estén en la misma
zona de la cavidad bucal por tanto podemos decir que cada caso es particular y
se llevara un tratamiento específico con cada paciente.
La
decisión de los médicos para los tratamientos reposará sobre los puntos
siguientes:
¯ El
tipo de cáncer diagnosticado.
¯ Su
grado maligno.
¯ Su
estado de extensión.
¯ Las
pruebas científicas de la eficacia del tratamiento para este tipo
de cáncer.
¯ El
estado general de la persona expuesta al cáncer.
Habitualmente
se necesita realizar una cirugía y, luego, se aplica una terapia de rayos y
quimioterapia.
1.- Cirugía:
consiste en la ablación total o parcial del tumor/cáncer y de los tejidos que
se encuentran alrededor de este para de esta forma tener menos riesgos de que
el cáncer haya podido afectar a esos tejidos y haya aumentado su tamaño.
2.- Radioterapia:
destrucción de las células cancerosas (o cancerígenas) por rayos X de alta
energía.
3.- Quimioterapia:
Administración de medicamentos impidiendo el desarrollo y la propagación de las
células cancerosas.
Después
de realizarse este tratamiento hay que tener en cuenta que la radioterapia y la
quimioterapia pueden producir ulceración que provoca una infección secundaria
que produce varios síntomas graves para el paciente
Cuando
se usa una terapia de rayos X en la cabeza y el cuello, un gran número de
personas sufren:
ª
Irritaciones en la boca.
ª
Sequedad (xerostomía).
ª
Dificultades en la deglución.
ª
Hipo
vascularización (cuando sus vasos son insuficientes).
ª
Cambios
en el sentido del gusto.
ª
Trismo
(contracción espasmódica del músculo
masetero que produce
cierre de la mandíbula).
ª
Caries
por irradiación.
ª
En
los niños trastornos del desarrollo dental y maxilofacial.
ª
Infecciones
bacterianas provocadas por pequeñas heridas.
Enfermedades bucales
-EL
HERPES LABIAL: El
herpes labial es causado por un virus muy contagioso llamado herpes simple. Existen
dos tipos del virus del herpes simple. El virus del herpes tipo 1 que
generalmente causa herpes orales o labiales. Este virus infecta a más de la
mitad de la población de los EE.UU. para cuando llega a los 20 años. El virus
del herpes tipo 2 generalmente afecta el área
genital.
Algunas personas no tienen
síntomas de la infección. Sin embargo, otras desarrollan llagas dolorosas y
desagradables que duran una semana o más. El herpes labial suele aparecer fuera
de la boca: en los labios, en el mentón, en las mejillas o en las fosas
nasales. Cuando aparece dentro de la boca, suele hacerlo en las encías o en el
paladar.
No existe una cura para el
herpes labial. Algunas medicinas pueden aliviar el dolor y la molestia que
causan.
-CANDIDIASIS: Es un hongo que vive en casi todas partes, incluyendo
dentro de su cuerpo. Por lo general, el sistema inmunológico mantiene los
hongos bajo control. Si está enfermo o toma antibióticos, pueden multiplicarse
y causar una infección.
Las infecciones por cándida afectan distintas partes del cuerpo de
distintas maneras:
- La
muguet o candidiasis oral es una infección por hongos que causa manchas
blancuzcas en la boca
- La
esofagitis es muguet (candidiasis oral) que se disemina hacia el esófago,
el tubo que lleva la comida desde la boca hacia el estómago. La esofagitis
puede hacer que tragar sea difícil o doloroso
- Las
mujeres pueden tener infecciones vaginales por cándida con picazón, dolor
y secreción
- Las
infecciones en la piel por cándida causan picazón y erupciones cutáneas
- La
candidiasis en la sangre puede poner la vida en peligro
Los antimicóticos pueden eliminar las infecciones por cándida en la mayoría
de las personas. Si tiene el sistema inmunológico debilitado, el tratamiento
puede ser más difícil.
-HERPANGINA: La
herpangina es una infección común de la infancia. Se observa con mayor
frecuencia en niños en edades de 3 a 10 años, pero puede presentarse en
cualquier grupo etario.
La herpangina es causada típicamente por los virus de Coxsackie del grupo
A, los cuales son contagiosos. Su hijo está en riesgo de contraer herpangina si
alguien en la escuela o en la casa tiene la enfermedad. Sus síntomas son:
- Fiebre
- Dolor
de cabeza
- Inapetencia
- Dolor
de garganta o dolor al deglutir
- Úlceras en la boca y la garganta
y úlceras similares en los pies, las manos y los glúteos
Las úlceras generalmente tienen una base de color blanco o
blancuzco-grisáceo y un borde rojo. Pueden ser muy dolorosas y generalmente
sólo hay unas pocas.
Los síntomas se tratan según sea necesario:
- Tomar
paracetamol (Tylenol) o ibuprofeno (Motrin) oral para la fiebre y la
molestia, según lo recomendado por el médico.
- Aumentar
la ingesta de líquidos, especialmente de productos lácteos fríos. Hacer
gárgaras con agua fría y ensayar comiendo paletas de helados. Evitar las
bebidas calientes y los cítricos.
- Consumir
una alimentación no irritante (los productos lácteos fríos, incluido el
helado, muchas veces son la mejor opción durante una infección por
herpangina. Los jugos de frutas son demasiado ácidos y suelen irritar las
llagas en la boca).
- Usar
anestésicos tópicos para la boca (éstos pueden contener benzocaína o
xilocaína y generalmente no se requieren).
-SINDROME DE ARDOR EN LA BOCA: El
síndrome de ardor en la boca (BMS, por sus siglas en inglés) es una afección
que provoca dolor y molestias en la boca, los labios o la lengua. Si no existe
ninguna causa clara para este dolor, se llama BMS primario. Cuando el dolor es
provocado por un problema subyacente, se llama BMS secundario.
Tanto los hombres como las mujeres pueden tener BMS, pero es más común en
las mujeres que en los hombres. En especial, es común en las mujeres durante la
menopausia o después de esta.
Las personas que tienen BMS a menudo sienten como
si se hubieran quemado la boca con un líquido caliente. Es posible que también
tengan la boca seca o dolorida, o que sientan un gusto amargo o metálico en la
boca. Algunas personas que tienen BMS sienten dolor en forma constante. En
otras personas, el dolor aparece y desaparece. El dolor del BMS puede ser leve
por la mañana y empeorar durante el día.
El tratamiento dependerá de la causa de su dolor de boca. Si su médico
puede identificar un problema específico que esté provocando los síntomas,
tratar ese problema puede aliviar su dolor. Por ejemplo, los síntomas
provocados por una inyección por un hongo bucal en forma de levadura, que se
llama candidiasis bucal, pueden tratarse con un medicamento antimicótico bucal.
Los productos de reemplazo de la saliva pueden aliviar la sequedad en la boca.
Si tiene deficiencia nutricional, es posible que su médico le recomiende que
tome vitamina B, suplementos de hierro, folato o zinc.
Si su médico no puede encontrar una causa de sus síntomas, se concentrará
en intentar aliviar su dolor y sus molestias. Determinados medicamentos,
incluidos algunos que se usan para tratar la depresión y la ansiedad, también
se usan para tratar el BMS. No queda claro por qué estos medicamentos ayudan.
Pueden afectar la forma en que funcionan los nervios de la boca.
Afortunadamente, entre el 30% y el 50% de las personas con BMS mejoran por sí
solas, de modo que usted puede mejorar incluso sin tratamiento.
-DERMATITIS PERIORAL: La causa exacta de la dermatitis perioral se
desconoce. Se puede presentar después de usar cremas para la
cara que contengan esteroides para tratar otras afecciones.
Las mujeres jóvenes son más propensas a contraer esta afección.
Los síntomas abarcan:
- Sensación
de ardor alrededor de la boca.
- Protuberancias
alrededor de la boca que pueden estar llenas de líquido
o pus.
- Un salpullido
similar puede aparecer alrededor de los ojos, la nariz o la frente, que se
puede confundir con acné.
La picazón no es un síntoma común.
TRATAMIENTO: En general, las cremas para la piel que contienen esteroides no se deben
emplear para tratar la dermatitis perioral
El tratamiento para la piel puede abarcar:
- Metronidazol
- Eritromicina
- Peróxido
de benzoilo
- Tracolimus
- Clindamicina
- Pimecrolimus
- Sulfacetamida
sódica con azufre
Si la afección es intensa, el médico puede prescribir antibióticos
orales. Los antibióticos empleados para tratar esta afección
abarcan tetraciclina, doxiciclina, minociclina o eritromicina.
Onicofagia
 La Onicofagia es el hábito de
"comerse las uñas" o la manía nerviosa si no puede controlarse. Es
una patología de carácter psicológico. Y como tal, puede precisar de ayuda
especializada.
La Onicofagia es el hábito de
"comerse las uñas" o la manía nerviosa si no puede controlarse. Es
una patología de carácter psicológico. Y como tal, puede precisar de ayuda
especializada.
La persona que
padece onicofagia puede llegar al extremo de retirar su uña hasta dejar la piel
al descubierto. Esta conducta se puede manifestar en las uñas de todos los
dedos.
Entre las causas externas
podemos mencionar problemas tan variados como: problemas económicos, problemas
laborales, problemas de pareja, etc. Y entre las causas internas podemos
mencionar: factores internos como ancierdad auto-castigo por no sentirse
completamente a gusto con quien se es, con los logros alcanzados en la vida, de
cómo se reacciona ante ciertas situaciones, de cómo te ven los demás, etc.
Aunque en muchos casos perdura hasta
la edad adulta, la mayor incidencia de este mal hábito se da en la pubertad. Es
más común en el sexo masculino que en el femenino, y ocurre con la siguiente
frecuencia:
- 44-45% de adolescente
- 28% al 33% de niños entre 5y 10 años
- 19% al 29% de adultos jóvenes
- 5% de adultos mayores.
Morderse las uñas puede resultar en
el transporte de gérmenes que se ocultan bajo las uñas a la boca o viceversa,
llevando a la hinchazón del dedo y en casos extremos, también da una mala
presentación a las personas, debido a que las manos con las uñas comidas, son
de muy mala presentación, pudiendo dar lugar a pus.
El mordedor compulsivo de uñas puede
estar tentado a comer no sólo esta sino también la cutícula y la piel de
alrededor, provocándose heridas por donde puede sufrir infecciones oportunistas
micróbicas y virales.
Dañarse la piel o uñas puede llevar
a la ansiedad por la apariencia de las manos, produciéndose así un círculo
vicioso (realimentación o feedback) que perpetúa la conducta.
El hábito
crónico de morderse las uñas es perjudicial a largo plazo para la sustancia
adamantina frontal de los dientes, aumentando la caries en las zonas afectadas.
Además puede modificar la arcada
deacuerdo a la función que realizan los dientes al protruir la mandíbula,
generando una mordida vis a vis.
Bruxismo
 El bruxismo es el hábito involuntario de apretar o
rechinar las estructuras dentales sin propósitos funcionales. []El
bruxismo afecta entre un 10% y un 20% de la población y puede conllevar a dolor
de cabeza y músculos de la mandíbula, cuello y oído. Una forma de tratar este hábito es con terapias
antiestrés.
El bruxismo es el hábito involuntario de apretar o
rechinar las estructuras dentales sin propósitos funcionales. []El
bruxismo afecta entre un 10% y un 20% de la población y puede conllevar a dolor
de cabeza y músculos de la mandíbula, cuello y oído. Una forma de tratar este hábito es con terapias
antiestrés.
Existen
2 tipos de bruxismo: céntrico (apretamiento) y excéntrico (frotamiento); y
pueden ser nocturno y diurno,[]
por lo general, el paciente bruxómano nocturno no es consciente del problema, y
los datos de esta parasomnia
proceden de los compañeros de cama o habitación alarmados por el ruido de los
dientes, y también de los dentistas que observan la destrucción del esmalte y la dentina.
El
bruxismo o bruxomania que afecta a adultos o niños y a ambos sexos por igual
aunque la edad más frecuente de inicio está entre los 17 y los 20 años, y la
remisión espontánea se suele producir después de los 40 años de edad en los
casos de bruxismo crónico, aunque
puede desaparecer por sí solo en cualquier momento de la vida.
El
bruxismo diurno suele ser más apretador que rechinador, el bruxismo nocturno
puede ser de ambas formas: en algún momento del día, ya sea por el trabajo o
por cualquier otra causa, se ha cogido el hábito de apretar con los dientes al
mismo tiempo. Sigue siendo controvertido si existe o no alguna diferencia
respecto del bruxismo entre hombres y mujeres según la fuerza de mordida.
El
origen del bruxismo puede ser local, es decir, intrabucal con desencadenantes
que suelen ser producto de un estado de ansiedad.[]
Adicionalmente se han estudiado factores genéticos y asociaciones con otras
patologías como las alergias.[] Dado que
la negación del paciente ante un estado de estrés es muy característica y el cuadro clínico puede ser
asintomático, el odontólogo debe ser muy acucioso para identificar el estado de
ansiedad presente y para determinar el tratamiento a implementar.
Las
hipótesis en cuanto a la fisiopatología sugieren un papel coadyuvante de las alteraciones
dentarias, por ejemplo la maloclusión, y de mecanismos nerviosos centrales además de problemas
musculares. Los factores psicológicos también pueden desempeñar un papel en el
sentido de que las tensiones exacerban este trastorno.[3]
El bruxismo es un movimiento parafuncional.[6] Es un
contacto dentario distinto de los de la masticación y deglución. Cuando el diagnóstico es establecido durante un examen dental y si en estos
enfermos las lesiones suelen ser mínimas o imperceptibles, no está indicado
ningún tratamiento local sino más bien se establece la atención a los
trastornos de ansiedad.
Parece
ser que el bruxismo nocturno puede llegar a aparecer en los momentos en los que
el paciente realiza movimientos de su cuerpo o extremidades, notándose una
tensión generalizada y más acusada en aquellas partes del cuerpo que en ese
momento del sueño se activan. Si el paciente duerme en esos momentos con
alguien, esta persona puede sentir cómo el bruxista al moverse le golpea y/o
desplaza al mover sus piernas o brazos y cómo al mismo tiempo hace los
característicos rechinar de dientes.
Tratamiento
Férula dental protectora puede ayudar a reducir el rechinamiento de los
dientes, pero algunas personas dicen que lo empeora.
El tratamiento está relacionado con el riesgo de lesión
dentaria y su posible afección muscular.[
]En los casos más graves, es
necesaria la colocación de una protección dental de resina o plástico, conocida
como férula de
descarga, para impedir la lesión permanente y afección de los dientes.[] Además la férula de descarga,
desde sus primeros días de su uso, elimina el dolor de mandíbula, de cabeza o
de oídos, así como otras molestias que puedan haber aparecido debidas al
desgaste de la musculatura de la mandíbula e incluso sin el uso de la férula se
pueden llegar a tener mareos debido a la gran presión ejercida sobre la
mandíbula. Es de fundamental importancia diagnóstica establecer la etiología
del bruxismo la cual es emocional por lo cual el tratamiento fundamental además
del odontológico será el psicológico, infinidad de pacientes con más de 8 años
de bruxismo que no han respondido a ansiolíticos, deporte, y demás terapias de
orden de las medicinas alternativas o naturistas se sugiere la pronta
intervención psicológica o iniciar psicoterapia psicoanalítica. Debido a que el
Psicoanálisis es la
terapia ante los casos de somatización y conversión esto funge con gran
importancia al odontólogo actualizado que hoy en día trabaja en forma interdisciplinaria
y en equipo donde el paciente es atendido a múltiples niveles para lograr los
objetivos de la Organización Mundial de la Salud como un equilibrio físico,
mental y social del individuo.
Sida
¿Qué es el sida?
Las siglas
SIDA significan: Síndrome de inmunodeficiencia
adquirida
 El
SIDA es una enfermedad en la que se produce una disminución de las defensas del
organismo. A una persona se le diagnostica SIDA cuando su sistema
inmunológico es demasiado débil para combatir las infecciones.
El
SIDA es una enfermedad en la que se produce una disminución de las defensas del
organismo. A una persona se le diagnostica SIDA cuando su sistema
inmunológico es demasiado débil para combatir las infecciones.
Esta falta de células defensivas conlleva graves infecciones
producidas por gérmenes que en condiciones normales no las producen.
La enfermedad esta causada por un virus llamado VIH que copia el
código genético afectando a los linfocitos o células defensivas e impidiendo al
organismo que se defienda ante agresiones (e infecciones causadas por hongos,
virus y bacterias).
Las alteraciones que este virus produce en la boca son muy
importantes ya que la aparición de las lesiones orales puede ser la primera
manifestación de la enfermedad. La disminución de defensas afecta especialmente
a esta zona, donde su papel defensivo es fundamental para evitar cualquier tipo
de infección en el resto del organismo.
En
cuanto al origen del virus, cabe decir que existe una gran controversia.
Existen distintas hipótesis pero las que más validez parecen tener en la
actualidad son las que señalan como portadores del virus original a los simios,
bien los monos verdes africanos, bien los monos cautivos.
Desde que el SIDA se identificó por primera vez a comienzos de la década de
los ochenta, un número sin precedentes de personas se vieron afectadas por la
epidemia mundial de SIDA. Actualmente, se calcula que hay 33,3 millones de
personas que viven con VIH/SIDA.
¿Cómo se transmite el sida?
Aunque el virus se ha aislado en sangre, semen, secreciones
vaginales, lágrimas, saliva, leche materna y líquido cefalorraquídeo, esto no
significa que todas éstas sean vías de transmisión, sino que se ha comprobado
que realmente se propaga solamente a través de sangre, semen o flujo vaginal.
 Es por ello que las vías responsables son por una parte la sexual,
por otra la vertical, es decir de la madre al niño durante el embarazo, la vía
parenteral por la utilización de jeringuillas contaminadas y la que puede darse
en las transfusiones tanto de sangre como de derivados de la misma.
Es por ello que las vías responsables son por una parte la sexual,
por otra la vertical, es decir de la madre al niño durante el embarazo, la vía
parenteral por la utilización de jeringuillas contaminadas y la que puede darse
en las transfusiones tanto de sangre como de derivados de la misma.
Para que se produzca la enfermedad será necesario que haya una
transmisión de importante cantidad de virus, que puede darse en una sola
ocasión o en varias inoculaciones pequeñas.
¿Por qué las personas aún desarrollan SIDA en la actualidad?
Aunque el tratamiento antirretrovírico puede evitar la manifestación del
SIDA en una persona que vive con el virus del VIH, a numerosas personas se les
diagnostica SIDA en la actualidad. Hay cuatro razones principales para esto:
En algunos países con pocos
recursos, el tratamiento antirretrovírico no es accesible para todos.
Incluso en los países más ricos, tales como los Estados Unidos, muchas personas
no poseen seguro médico y no pueden afrontar el gasto económico de un
tratamiento.
Algunas personas que se han
infectado en la primera etapa de la epidemia antes de que la politerapia
fuera accesible, han desarrollado resistencia a los medicamentos y en
consecuencia, sus opciones de tratamiento se han restringido.
Muchas personas nunca se
realizan la prueba de detección del VIH
y solamente conocen su estado cuando desarrollan enfermedades relacionadas
con la infección. Estas personas poseen un riesgo mayor de mortalidad, ya
que responden más negativamente al tratamiento en esta etapa.
A menudo, las personas que
realizan el tratamiento no pueden cumplir con la ingesta de medicamentos ni
tolerar sus efectos secundarios.
¿Que síntomas hacen sospechar la enfermedad?
Gracias a
los estudios actuales se ha podido averiguar que tras el primer contacto con el
virus el individuo puede no presentar ningún síntoma (en el 30% de los casos),
o bien sufrir un síntoma de tipo gripal que remite en uno o dos meses, y en el
futuro, ante una disminución de defensas, el enfermo entraría en una etapa
llamada de CRS en la que dos o más signos están presentes.
Lo anterior se denomina infección oportunista o
cáncer relacionado con el SIDA. Las infecciones se denominan ‘oportunistas’
porque aprovechan la oportunidad que les ofrece un sistema inmunológico
debilitado.
A nivel general los síntomas más significativos son la inflamación
de los ganglios que están localizados en lugares no inguinales, existencia de
fiebre de 38ºC o más, que puede ser continua o intermitente. Además, otro signo
propio es la pérdida de peso de un 10%, diarreas, malestar general y sudoración
continua.
Estos signos siempre deberán complementarse con datos de
laboratorio que verifiquen la presencia del virus en el organismo.
A nivel oral se pueden producir diversas alteraciones que se han
clasificado según su frecuencia de aparición y, por tanto, su mayor o menor
asociación con este virus.
Normalmente las lesiones más frecuentes son la candidiasis,
también conocida como hongos, leucoplasias, periodontitis agresivas, sarcoma de
Kaposi y linfoma no Hodking.
Otras lesiones orales menos frecuentes son aquellas que afectan a
las glándulas salivares, enfermedades víricas tipo herpes, manchas etc. y, en
menor grado, infecciones producidas por bacterias o por distintos hongos y
aftas entre otros.
¿El SIDA se
puede tratar?
Un trabajador comunitario de la
salud le proporciona medicamento antirretrovíricos a un paciente VIH positivo en
Kenia
El tratamiento antirretrovírico puede prolongar el tiempo transcurrido entre
la infección por VIH y la manifestación del SIDA. Las politerapias modernas son
altamente eficaces, y una persona infectada con VIH que está recibiendo
tratamiento podría vivir toda la vida sin desarrollar SIDA.
 Un diagnóstico de SIDA no necesariamente equivale a una sentencia de muerte.
Muchas personas aún pueden salir beneficiadas al comenzar una terapia
antirretrovírica, incluso una vez que hayan desarrollado una enfermedad
característica del SIDA. También se han desarrollado mejores tratamientos y
medidas preventivas para las infecciones oportunistas a fin de mejorar la
calidad y el tiempo de vida de las personas infectadas.
Un diagnóstico de SIDA no necesariamente equivale a una sentencia de muerte.
Muchas personas aún pueden salir beneficiadas al comenzar una terapia
antirretrovírica, incluso una vez que hayan desarrollado una enfermedad
característica del SIDA. También se han desarrollado mejores tratamientos y
medidas preventivas para las infecciones oportunistas a fin de mejorar la
calidad y el tiempo de vida de las personas infectadas.
El tratamiento de algunas infecciones oportunistas es más fácil que aquel
que se utiliza para otro tipo de infecciones. Las infecciones tales como el
herpes zoster y la candidiasis de la boca, garganta o vagina, pueden tratarse
en forma eficaz en numerosos entornos. Por otro lado, las infecciones más
complejas, tales como la toxoplasmosis, deben tratarse con equipos e
infraestructura médica de avanzada. Lamentablemente, muchas zonas de pocos
recursos no cuentan con estos equipos.
También es importante que se proporcione tratamiento para lidiar con el dolor
provocado por esta infección, el cual es experimentado por todas las personas
que se encuentran en los niveles avanzados de la enfermedad.
Inquietantemente, muchas personas creen que hay una 'cura' para el SIDA, lo
que los hace sentir más seguros y correr riesgos que no correrían de cualquier
otra forma. No obstante, todavía no hay una cura para el SIDA. La única manera
de evitar la infección es conocer cómo se transmite el VIH y las formas de prevención.
Lesiones orales más frecuentes
En primer lugar citaremos la candidiasis. Se trata de una
infección oportunista, en la que se produce un crecimiento elevado de un
determinado tipo de hongo no habitual llamado Candida.
Puede ser el primer signo de la enfermedad o bien ser indicativo
de un
estadio
agravado de la misma.
Esta infección se da en un altísimo porcentaje (entre un 75- 90%)
de los enfermos, por lo que se le considera un signo de gran valor predictivo.
Existen distintos tipos de candidiasis, por un lado está la lesión
de color rojizo que se da principalmente en fases tempranas de la enfermedad,
por otra parte está la lesión blanca que aparece en etapas más adelantadas y
por ultimo puede aparecer la queilitis angular mayormente conocidas como
boqueras.
Esta última lesión es menos frecuente que las anteriores y se
localiza en las comisuras de los labios. Es crónica, por lo que puede aparecer
varias veces, y se produce al igual que las anteriores por una infección de un
virus.
Es frecuente que aparezca también en personas ancianas, en
pacientes con menos saliva de lo normal o que tienen piel seca, además influyen
también el tabaco, el alcohol, la ingesta de fármacos como corticoides o
antibióticos o la falta de vitaminas. Todo ello unido a la falta de defensas
favorece la aparición de las boqueras y de los otros tipos de candidiasis.
Se ha demostrado que los pacientes con SIDA tienen seis veces más
este tipo de infección por hongo Candida y el tratamiento, aunque también se
realice con sustancias antifúngicas, debe ser más agresivo.
Infecciones producidas por virus más frecuentes
Los
pacientes afectados por la enfermedad de SIDA, al tener un menor nivel de
defensas en su organismo, pierden capacidad para defenderse frente a virus que,
en condiciones normales de inmunidad, no nos infectarían y además suelen actuar
de forma más agresiva. Por ello las lesiones que en personas sanas duran dos
semanas, en estos pacientes pueden durar un mes o incluso más tiempo.
Las infecciones virales que más se han observado en estos
pacientes son aquellas producidas por el virus herpes simple, virus varicela
zoster, citomegalovirus y virus del papiloma humano.
El virus herpes humano es el patógeno más extendido y se
caracteriza porque puede permanecer en estado latente o dormido en la persona
que lo posee, sin producir ningún síntoma clínico hasta que se produce un
descenso de las defensas en el cuerpo, es entonces cuando sale y produce
lesiones.
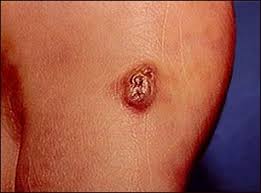
El herpes simple en los pacientes con VIH+ produce lesiones que
suelen durar más de un mes porque actúa más agresivamente. Las lesiones son
ampollas que se rompen dejando úlceras que son muy dolorosas. Éstas pueden
darse tanto en los labios como dentro de la boca.
Este virus se transmite entre las personas a través de la saliva o
de secreciones genitales, y suelen tratarse con sustancias antivirales como
aciclovir. En los pacientes con SIDA estos fármacos pueden administrarse por
vía oral o intravenosa dependiendo de la gravedad de la infección.
El virus varicela zoster produce como su propio nombre indica la
varicela y el herpes zoster. La primera es una infección que se da de forma más
frecuente en la infancia mientras que la segunda se da en edades más adultas.
Este virus se transmite a través de la respiración y se incuba
durante unos días tras los que aparecen múltiples ampollas por todo el cuerpo. Tras
este primer contacto este virus se queda almacenado en los ganglios y volverá a
aparecer ante una disminución de defensas. Es entonces cuando produce la
infección llamada herpes zoster, más frecuente a partir de los 60 años y que
produce ampollas y un gran dolor a lo largo del trayecto de un nervio.
Otros virus que pueden infectarles son el del papiloma humano, que
en estos enfermos además de producirles verrugas afecta a los genitales, y el
citomegalovirus, que cuando aparece en los VIH+ suele ser signo de deterioro de
su estado.
Otras lesiones orales menos frecuentes
También pueden aparecer manchas o úlceras a nivel oral. Las
últimas suelen producir dolor y escozor y su tamaño puede variar.
La púrpura trombocitopénica se observa a modo de puntos o manchas
rojas que se acompañan de hemorragias en la encía.
En la actualidad se está investigando para encontrar un arma para
luchar contra el SIDA, pero debido a la continua mutación o cambios en la
estructura del virus es difícil encontrarla. No obstante, cada día tenemos más
información acerca de la enfermedad y podemos prevenirla.
¿Cómo podemos ayudarlos?
- En las etapas posteriores de la infección, el infectado necesitará cuidados
paliativos y apoyo emocional. En muchas partes del mundo, los amigos, la
familia y las organizaciones de lucha contra el SIDA proporcionan cuidados en
el entorno doméstico. Éste es el caso en países con alta prevalencia de VIH y
sistemas de salud colapsados.
- El cuidado en la última etapa de la enfermedad se vuelve necesario. En esta
etapa, la preparación para la muerte y el debate abierto acerca de si la
persona va a morir, a menudo, contribuye con el tratamiento de determinadas
cuestiones problemáticas y la garantía de que se respeten los deseos finales de
la persona.





















